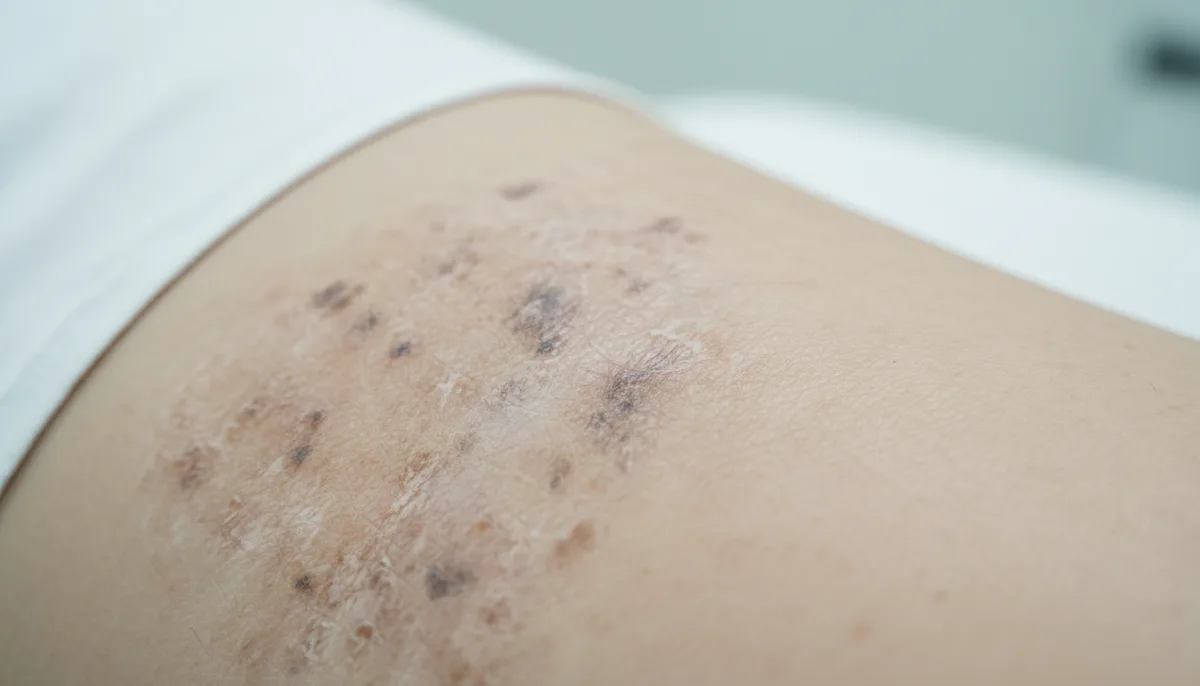
Une verrue morte présente une couleur qui vire au brun foncé ou au noir, une surface sèche et craquelée, et des bords qui se décollent de la peau saine environnante. Les petits points noirs centraux s’estompent puis disparaissent. Ce processus visible se déroule sur 1 à 4 semaines, quel que soit le type de verrue concerné.
Beaucoup de personnes interrompent leur traitement au premier signe de noircissement, convaincues que la verrue est morte. D’autres continuent à traiter une lésion déjà éliminée, irritant inutilement la peau saine. Connaître l’aspect exact d’une verrue en cours d’élimination évite ces deux erreurs opposées et évite surtout les récidives.
Les signes visuels qui définissent une verrue morte
La couleur qui évolue du brun au noir
Le premier indicateur visible est le changement de couleur. Une verrue active présente une teinte chair à jaunâtre, parfois grisâtre. Au fur et à mesure que le virus HPV est neutralisé par un traitement ou par le système immunitaire, la lésion perd son alimentation sanguine. Les cellules infectées commencent à mourir en l’absence de nutriments.
La teinte évolue du brun clair vers le brun foncé, puis vers le noir profond. Ce noircissement progressif indique que les cellules épidermiques infectées ne reçoivent plus de sang. Sur une verrue vulgaire sur la main ou les doigts, ce changement se voit clairement car la peau environnante reste claire. Sur la plante du pied, la kératine épaisse peut masquer partiellement ce phénomène.
Le noircissement seul ne confirme cependant pas la mort de la lésion. Il doit s’accompagner des autres signes décrits ci-dessous avant de tirer des conclusions sur l’état réel de la verrue.
La texture qui se transforme en profondeur
Une verrue active présente une résistance caractéristique au toucher, souple sous la pression, avec une surface rugueuse ou hérissée. Quand elle meurt, sa texture change du tout au tout. Elle se dessèche d’abord en surface, prend une consistance proche d’une croûte épaisse, puis durcit progressivement dans les couches plus profondes.
Les bords commencent à se décoller de la peau saine environnante. Ce décollement périphérique est l’un des signes les plus fiables de mort réelle. La verrue ne fait plus corps avec l’épiderme adjacent : elle se soulève légèrement, comme une pellicule de peau morte prête à tomber. Ce phénomène précède la chute de la lésion de quelques jours à deux semaines selon son épaisseur.
La surface de la verrue morte craquelle aussi. Des fissures apparaissent sur sa face externe, là où la kératine sèche se fracture. Ces fissures restent sèches, sans saignement, contrairement à ce qui se produirait si on abîmait mécaniquement une verrue encore vascularisée.
Les points noirs, les marqueurs les plus fiables
Les petits points noirs au centre d’une verrue sont souvent décrits à tort comme des racines. Ce sont des capillaires sanguins thrombosés, de minuscules vaisseaux qui alimentaient la lésion. Quand la verrue est active, ces points apparaissent rouges ou brun foncé. Quand elle est en train de mourir, ils noircissent davantage puis s’estompent progressivement.
Leur disparition progressive constitue le marqueur le plus fiable de l’élimination réelle de la verrue. Tant que les points noirs restent visibles et distincts, la lésion conserve une forme d’activité vasculaire. Leur effacement complet, associé au dessèchement et au décollement des bords, confirme que le processus d’élimination est bien achevé dans les couches visibles.
À quoi ressemble une verrue morte selon son type
Verrue vulgaire sur les mains et les doigts
Les verrues vulgaires se logent en priorité sur les mains, les doigts, parfois les genoux. Leur mort présente des particularités visuelles liées à la finesse relative de la peau à ces endroits.
Sur les doigts, une verrue morte prend d’abord une teinte brun grisâtre avant de noircir. La surface, initialement rugueuse et hérissée de petits reliefs, s’aplatit progressivement. Les aspérités qui la caractérisaient se lissent au fur et à mesure que les cellules meurent. Les bords se définissent mieux, la frontière entre lésion et peau saine devient plus nette, avant le décollement final.
Sur les mains souvent mouillées (professions de santé, cuisine, natation), la macération modifie l’aspect. La verrue morte peut prendre une teinte blanchâtre ou grisâtre plutôt que noire en surface. La macération ralentit aussi la chute naturelle de la lésion. Sécher soigneusement les zones traitées entre les soins accélère le processus d’élimination.
Verrue plantaire sous la plante du pied
La pression constante du poids du corps aplatit la verrue plantaire dans l’épaisseur de la peau plutôt que de la laisser saillir vers l’extérieur. Visuellement, une verrue plantaire morte ressemble à une tache sombre et aplatie, avec des bords légèrement surélevés qui se décollent du tissu sain. Sa surface craquelée et sèche contraste avec la souplesse de la peau saine autour d’elle.
Le guide détaillé sur la verrue plantaire morte décrit les étapes précises de ce processus et les délais d’élimination selon l’épaisseur initiale. La reconstruction des dermatoglyphes, ces petits sillons naturels de la peau interrompus par une verrue active, constitue le signe de guérison le plus fiable pour les lésions plantaires : quand les lignes naturelles de la plante se reconstituent à l’emplacement de l’ancienne verrue, la guérison est confirmée.
La douleur à la marche diminue avant la disparition visuelle de la lésion. Ce recul de la douleur est rassurant, mais ne justifie pas d’arrêter le traitement prématurément.
Verrue plane sur le visage et les avant-bras
Les verrues planes touchent surtout les enfants et les adolescents. Petites, lisses, de couleur chair à légèrement rosée, elles apparaissent parfois en grand nombre sur le front, le menton, les joues ou les avant-bras. Leur mort suit un processus différent des verrues vulgaires, parce que leur forme initiale est déjà plate.
Une verrue plane morte s’aplatit davantage encore, jusqu’à devenir quasi invisible. Elle perd sa teinte rosée pour virer au brun pâle, puis au gris. La zone se dessèche sans former de croûte épaisse comme pour une verrue vulgaire. Lors d’une résolution spontanée par immunité, ces verrues disparaissent parfois en masse : tout un groupe de lésions planes s’efface sur plusieurs semaines, ce qui traduit une réponse immunitaire soudaine contre le HPV.
Sur les enfants, reconnaître ces signes visuels rassure les parents. Le guide des verrues chez l’enfant détaille les différentes formes et les protocoles adaptés à chaque tranche d’âge.
Ce qui déclenche la mort d’une verrue
Après l’acide salicylique
L’acide salicylique dissout progressivement la kératine infectée, couche par couche. La mort de la verrue ne survient pas brutalement mais graduellement, au fil des applications. La lésion se ramollit d’abord, les couches superficielles se retirent lors des séances de limage. Les points noirs deviennent de plus en plus visibles à mesure que les couches externes disparaissent, puis ils s’effacent à leur tour quand le traitement atteint la base de la lésion.
Le noircissement progressif après un traitement prolongé à l’acide salicylique est donc normal et attendu. Il signale que le traitement prive les capillaires profonds de leur fonctionnement. L’erreur classique : arrêter quand la surface paraît propre, alors que la base virale persiste dans les couches profondes. Continuer 1 à 2 semaines supplémentaires après la disparition visuelle réduit significativement le risque de récidive.
Après la cryothérapie
La cryothérapie à l’azote liquide agit par un choc thermique brutal à -196°C, qui détruit les cellules infectées en les gelant. Dans les heures suivant la séance, la zone gonfle et peut former une ampoule transparente ou légèrement teintée. Dans les jours suivants, la verrue prend une teinte sombre et la peau se couvre d’une croûte noirâtre.
Cette réaction spectaculaire inquiète parfois, mais elle indique exactement ce qui doit se passer. La croûte noire correspond au tissu mort en cours d’élimination naturelle. Elle tombe seule en 1 à 2 semaines. La retirer prématurément crée une plaie ouverte et augmente le risque d’infection bactérienne secondaire. Selon les données dermatologiques, 60 à 80% des verrues disparaissent après 3 à 4 séances espacées de 3 semaines.
Le guide sur les traitements des verrues plantaires présente les indications respectives de la cryothérapie, de l’acide salicylique et des options médicales pour les cas résistants.
La résolution spontanée par l’immunité
Sans aucun traitement, certaines verrues noircissent et tombent d’elles-mêmes. Le système immunitaire finit par reconnaître les cellules infectées par le HPV et déclenche une réaction locale contre le virus. Ce processus produit les mêmes signes visuels qu’un traitement actif : noircissement, dessèchement, décollement des bords, puis chute de la lésion.
Les études épidémiologiques montrent que 65% des verrues régressent spontanément en 2 ans chez les sujets jeunes et immunocompétents. Ce taux tombe sous 30% après 40 ans. Pour les verrues qui tardent à disparaître spontanément, les méthodes décrites dans le guide pour soigner des verrues plantaires restent la base de la prise en charge à domicile avant de recourir aux options médicales.
Ne pas confondre verrue morte et verrue encore active
Les pièges classiques qui font rechuter
Un changement de couleur isolé ne suffit pas à confirmer la mort de la verrue. Une lésion peut noircir partiellement en surface et rester parfaitement active dans ses couches profondes. C’est l’erreur la plus répandue : interrompre le traitement au premier signe de noircissement, alors que le virus n’est que partiellement neutralisé. La récidive au même endroit suit quelques semaines plus tard.
La douleur qui diminue constitue un autre piège. Une verrue plantaire qui fait moins mal à la marche n’est pas forcément morte. La douleur peut régresser parce que la lésion s’est légèrement aplatie sous l’effet du traitement, ou parce qu’un coussinet amortit mieux la zone. L’absence de douleur rassure mais ne confirme rien sur l’état réel de la lésion.
La règle la plus simple : une verrue qui saigne abondamment après grattage n’est pas morte. Le saignement prouve que la vascularisation reste active dans les couches profondes. Les huiles essentielles comme le tea tree appliquées sur les verrues peuvent soutenir l’élimination en complément d’un traitement actif, mais elles ne remplacent pas les critères visuels de confirmation.
La reconstruction des lignes de la peau, critère définitif
Le signe le plus fiable de guérison complète n’est pas la disparition de la masse visible, mais la reconstruction des lignes naturelles de la peau à son emplacement. Les verrues interrompent les dermatoglyphes, ces sillons fins qui couvrent la peau des doigts, des paumes et des plantes de pieds. Tant que la verrue est présente, active ou non, ces lignes s’arrêtent à ses bords.
Quand la peau se reconstitue et que les sillons traversent à nouveau l’ancienne zone de façon continue, la guérison est confirmée sans ambiguïté. Ce processus de reconstruction prend 2 à 4 semaines après la chute physique de la lésion. Observer ce phénomène à la loupe ou sur une photo en lumière rasante rend le résultat très visible, même sur une petite zone.
Cette reconstruction s’accompagne généralement d’une peau légèrement rosée, un peu plus fine que la normale, qui retrouve progressivement sa texture habituelle sur 4 à 6 semaines. Cette phase de régénération cutanée se soutient avec des soins hydratants doux, sans produits irritants.
Quand une verrue qui noircit doit alerter
Le noircissement d’une lésion cutanée n’est pas toujours bénin. Dans la grande majorité des cas, une verrue qui noircit guérit. Sauf qu’un mélanome acral-lentigineux, forme rare de cancer qui se développe sur les pieds et parfois sous les ongles, peut ressembler à une verrue pigmentée. Les critères de distinction sont nets.
Une verrue se reconnaît à ses petits points noirs épars et répartis uniformément à l’intérieur de la lésion, à l’interruption nette des lignes de la peau à ses bords, et à sa stabilité de forme depuis sa découverte. Un mélanome présente une pigmentation asymétrique, des bords irréguliers et flous, une évolution de forme sur quelques semaines, et l’absence des points noirs caractéristiques des verrues. En cas de doute persistant, un avis dermatologique s’impose sans délai, pas dans quelques semaines.
La consultation s’impose aussi si la lésion qui noircit s’agrandit rapidement, si elle produit un écoulement, si la peau rougit et gonfle autour (signes d’infection bactérienne secondaire), ou si la personne est diabétique ou immunodéprimée. Chez ces profils, tout changement cutané au niveau des pieds mérite un suivi médical sans attendre les délais habituels d’observation.
Prochaine étape : si votre verrue montre les signes décrits ici, continuez le traitement encore 2 semaines après le premier noircissement. Photographiez la lésion chaque semaine pour objectiver l’évolution sans être trompé par la lenteur du processus. La guérison se confirme quand les lignes naturelles de la peau se reconstituent à l’emplacement de l’ancienne lésion. À ce stade seulement, le traitement peut s’arrêter.